|
|
![]()
Il Club del Giovedì
15 Ottobre 1997
Dicembre 1995: in piena epidemia influenzale mi chiama la madre di P.E., 19 aa, richiedendomi una vista domiciliare per la figlia, a letto, insieme a mezzo paese, con la febbre a 40°C. Quando la visito mi rendo conto che non è proprio la solita influenza perchè la ragazza in realtà è affetta da una tonsillite acuta (tonsille enormi cosparse di placche). Prescrivo quindi dell'amoxicillina 1 gx2/die e corro via.
Dopo alcuni giorni me la vedo in ambulatorio, apirettica e decisamente migliorata come condizioni generali, cosparsa di pomfi. Poche zone di cute sono indenni e si gratta come un ossessa. Mi riferisce che le lesioni cutanee vanno e vengono rapidamente e che sono comparse dopo 2-3 giorni dall'assunzione dell'antibiotico. Riguardo la sua cartella e scopro che in passato le avevo prescritto della penicillina (piperacillina) una sola volta (e probabilmente in quella occasione si è sensibilizzata medito tra me e me). La diagnosi è facile facile: orticaria acuta da farmaci, così come la terapia (steroidi e antiistaminici) con risoluzione del caso.
Caso clinico n°2: Il mistero svelato
C.A., 57 aa, da 2-3 anni non lo vedo più. Quando ho cominciato, 10 anni la mia attività come medico di famiglia era un aficionado: era perfino venuto a casa mia una domenica mattina a farmi vedere i pomfi che gli erano comparsi durante la notte e che sicuramente l'indomani sarebberero spariti. Voleva dimostrarmi che non era uno psicopatico, come qualche dermatologo aveva insinuato parlando di prurito psicogeno, ma che effettivamente "qualcosa" compariva fugacemente sulla sua pelle. Questo qualcosa erano dei comunissimi pomfi: era la classica orticaria cronica intermittente di ndd.
Naturalmente si era sottoposto, anche prima di essere mio paziente, a numerosissimi esami ematochimici e strumentali da cui era emerso solo un modesto, ma stabile, rialzo delle transaminasi; il gastroenterologo parlava di probabile epatite cronica non A non B. Il prurito e l'orticaria venivano controllati dalla somministrazione a giorni alterni di idrossizina (Atarax) 10 mg e il paziente aveva trovato un discreto equilibrio. Finalmente alcuni anni dopo con la disponibilità del test anti HCV scopriamo l'arcano: era in effetti affetto da epatite cronica HCV-correlata. Così come era venuta l'orticaria se ne è andata, parallelamente ad un graduale miglioramento degli indici di citolisi.
Caso clinico n°3: Il rompicapo
B.A., è una donna di 66 aa, che mi interpella in quanto dermatologo: da 2-3 anni, mi riferisce, soffre di una fastidiosa orticaria, di cui non riesce a venire a capo. Mi mostra gli esami eseguiti e noto che non emerge nulla di particolare, tuttavia mancando il parassitologico ed il colturale delle feci scrivo al curante di integrare le indagini anche con quello. Quando ritorna c'è la sorpresa: l'esame ha dato esito più che positivo: viene infatti segnalato lo sviluppo di Giardia Lamblia, Entoameba Coli e Blastocistis hominis. Il caso sembra chiaro: orticaria da parassitosi intestinale! Soddisfatto del risultato consiglio terapia specifica e successivo controllo delle feci. La pz esegue tutto quanto e ritorna da me con l'esito dell'esame feci (ripetutamente negativo) e nel frattempo mi informa che essendo il suo medico andato in pensione mi ha scelto come medico di famiglia. Le chiedo come sta e mi risponde: "Come prima!".
Ormai sono 4 anni che B.A., è mia paziente, le ho fatto fare tutti gli esami immaginabili (anche una OPG), ma lei continua a stare come al solito e a dominare a stento la sua orticaria con l'assunzione continua di oxotamide (è il prodotto che sembra funzionare di più). Ogni volta che la vedo mi chiedo se scopriremo mai la causa della sua, per ora, orticaria cronica idiopatica.
![]()
Ho voluto esaminare la mia casistica (6 anni) inerente l'orticaria e l'ho fatto da due punti di vista, come MMG (34 casi)e come dermatologo (15 casi). Ho voluto scindere le due casistiche, perchè mi sono reso conto che vi erano delle differenze notevoli, soprattutto per quanto riguarda la distribuzione tra i due sessi (quasi equivalente in MG, rapporto M/F = 15/19, quasi esclusivamente femminile in ambito specialistico 1/14) e il tipo clinico di orticaria: in MG prevalgono nettamente le forme acute (29/34), in dermatologia le forme croniche (8/15), come è anche giusto che sia poichè di solito le forme acute vengono trattate e risolte dal MMG e solo quando l'orticaria cronicizza si può sentire l'esigenza di consultare anche uno specialista.
I risultati sono riassunti nei grafici sottostanti:


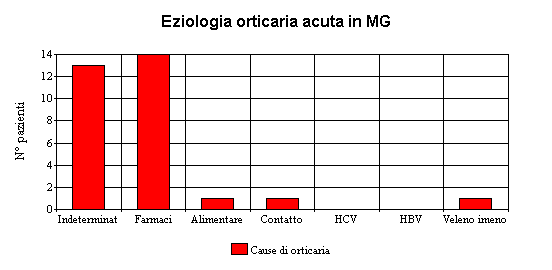
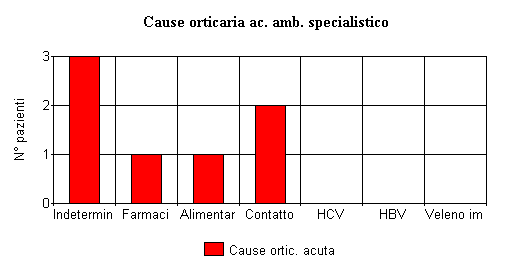
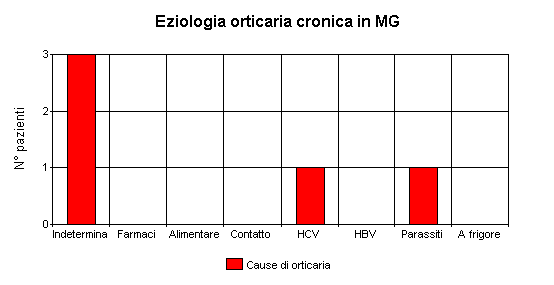
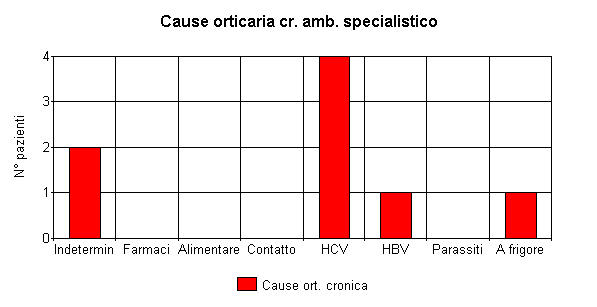
Da sottolineare, a mio avviso, come spesso la causa dell'orticaria, sia acuta che cronica rimanga indeterminata (anche se spesso ad un'ulteriore analisi fattori alimentari possono essere sospettati) e questo è in accordo con la trattatistica e la letteratura internazionale. Notevole è infine il ruolo dell'HCV nella genesi dell'orticaria cronica.
![]()
ORTICARIA
E' una reazione infiammatoria acuta, improvvisa, secondaria alla liberazione di mediatori chimici (il principale è l'istamina.
La lesione cutanea elementare è il pomfo: edema circoscritto a comparsa rapida e fugace, che interessa prevalentemente il derma. Il colore può variare dal roseo al rosso intenso spesso con area centrale pallida (l'edema comprime i vasi), la forma è variabile (rotondeggiante, ovalare, irregolare per propaggini laterali) e può assumere aspetti figurati in caso di reazioni molto estese. Di solito gli elementi sono multipli, tipica è la scomparsa nel giro di alcuni minuti o poche ore. E' intensamente pruriginoso.
L'attivazione dei basofili e delle mast-zellen è il processo alla base dell'orticaria: sotto l'azione di vari stimoli si ha la degranulazione cellulare e la liberazione di mediatori preformati presenti nei granuli, come l'istamina e la sintesi di mediatori come prostaglandine, leucotrieni C,D,E e il fattore di attivazione piastrinica (PAF). Numerosi stimoli possono indurre la degranulazione dei mastociti, il più importante è costituito dall'interazione tra antigeni specifici e le IgE di membrana dei mastociti; anche il Complemento ( per la via classica da immunocomplessi o per la via alterna direttamente da superfici cellulari di vario tipo) è in grado di attivare i mastociti oltre a bradichinina, sostanza P e prodotti cellulari incompleti derivanti dalle cellule circolanti mononucleate e neutrofili.
L'orticaria può essere classificata su base fisiopatologica, clinica o eziopatogenetica.
Non esiste una classificazione esaustiva che comprenda tutti i tipi possibili di orticaria: sono possibili embricazioni tra i vari tipi ed in alcuni casi la patogenesi non è ancora chiarita.
![]()
Classificazione
fisiopatologica
1. Da meccanismo immunitario:
- Interazione Ag specifico-IgE di membrana:
Atopia, ipersensibilità, cause fisiche (orticaria factitia), contatto (veleno di imenotteri, pelo di
animali, peli di bruchi, ricci di mare, farmaci, come polimixina, cobalto, balsamo del Perù).
- Attivazione del Complemento:
Vasculite leucocitoclasica, in corso di malattie infettive, paraneoplastica.
2. Da meccanismo non immunitario:
- Agenti che inducono direttamente la degranulazione mastocitaria:
mezzi di contrasto iodato, codeina, oppiacei, tetracicline, alimenti (albume, crostacei,ecc...),
cause fisiche (freddo), farmaci (pseudoallergia: comparsa di reazioni anafilattoidi dopo assunzione di farmaci, come ASA o mdc, senza riscontro di anticorpi specifici: patogenesi non chiara).
- Agenti che determinano attivazione non immunologica del Complemento:
Endotossine, insulina
- Deficit di inibitori fisiologici dei mediatori
Deficit ereditario (Angioedema ereditario, spesso stimoli pressori come scatenanti) o acquisito di C1 inibitore (mieloma multiplo, linfomi, leucemie in cui sono presenti autoAb specifici di C1-inibitore).
- Inoculazione di sostanze istamino-simili (ortica) o istamino-liberatrici (veleno di imenotteri, riccio marino, processionaria).
![]()
Classificazione clinica
Orticaria acuta: dura meno di 4 settimane.
Orticaria cronica intermittente: dura più di 4 settimane, ma con periodi liberi da malattia.
Orticaria cronica: dura più di 4 settimane, con manifestazioni
cliniche continue: in circa il 50% dei casi non può essere identificata una
causa specifica e si parla pertanto di orticaria cronica idiopatica.
![]()
Classificazione eziopatogenetica
ORTICARIA DA CAUSE FISICHE:
- Dermografismo:: 2-5% della popolazione ha un dermografismo rosso (dopo sfregamento della cute compare una stria biancastra seguita da edema e stria rossa: in alcuni di questi soggetti la reazione è così intensa da essere sintomatica (dermografismo orticato). Meccanismo IgE-mediato. Esiste anche il dermografismo bianco, in cui manca la reazione iperemica (tipo degli atopici, psoriasici, seborroici).
- Orticaria factitia:provocata dallo sfregamento di asciugamani o indumenti in soggetti predisposti (= dermografismo orticato).
- Freddo
• Idiopatica
• Familiare
• d'accompagnamento (EPN, crioglobulinemia)
- Acquagenica:dopo 2-30' di contatto con acqua (prob. la solubilizzaizone dello strato corneo favorisce la diffusione nel sottocutaneo di sostanze che inducono in rilascio di istamina.
- Colinergica:piccoli pomfi con largo alone eritematoso (da sudorazione, esercizio fisico, bagno caldo, stress: presenza di sostanze provocanti l'orticaria nel sudore eccrino (IgE, prostaglandine, kallicreina). E' presente aumentata sensibilità all'acetilcolina.
- Da caldo localizzato
- Da pressione: stazione eretta prolungata, posizione seduta prolungata, indumenti attillati.
- Angioedema vibratorio
ANGIOEDEMA: Trasudato sottocutaneo (palpebre, labbro sup., glottide, genitali, lingua). Tumefazione dura alla palpazione di colorito normale. Può associarsi a orticaria classica.
- Ereditario: deficit di C1q inibitore.
- Acquisito: Linfomi, LES.
ORTICARIA PIGMENTOSA: Mastocitosi.
ORTICARIA ALLERGICA: E' la più frequente ed è causata da un numero enorme di antigeni. Più frequente tra i 20 e i 40 anni e nelle donne.
• Farmaci: quasi tutti i farmaci possono indurre orticaria (spec. antibiotici, ipnotici, FANS, barbiturici, ecc...).
• Estratti allergenici: usati per la terapia desensibilizzante.
• Emoderivati
• Ormoni: Insulina, ACTH, androgeni ed estroprogestinici.
• Alimenti: Proteine animali (pesce, crostacei, ostriche, carne, formaggi fermentati), frutta (fragole, agrmi, noci), verdura (pomodori), stimolanti (coca-cola, acqua tonica), additivi alimentari (sodio benzoato, acido sorbico, tartraziona, acido benzoico, acido salicilico), vitamine (B1 e B2).
• Antigeni associati a infezione o infestazione:elmintiasi, infezioni batteriche (foci), virali (HCV,HBV), micotiche (candidiasi)
• Autoanticorpi:
Linfomi, LMC, Policitemia, Gammopatie monoclonali, crioglobulinemia, tumori
maligni, LES, malattie tiroidee. In tutti questi casi è solitamente in ballo un
meccanismo da immunocomplessi, tipo III.
• Inalanti: pollini (raramente causa di orticaria), profumi, polvere.
• Insetti: veleno di imenotteri (reazione tipo I)
• Sieri
e vaccini
ORTICARIA PSEUDOALLERGICA: Reazione anafilattoide con quadro clinico simile ad una reazione allergica di tipo immediato, ma senza il riscontro di anticorpi specifici.
• Farmaci: ASA, FANS (ca. 1/1000 della popolazione), antibiotici, mezzi di contrasto, simpaticomimetici, antiipertensivi, vitamine del gruppo B, sali di Ferro, plasma expanders, anestetici, oppiacei, anticolinergici.
• Additivi
alimentari
ORTICARIA DA CONTATTO: Contatto della cute con sostanze esogene orticariogene: limitata all'area di contatto.
• EFFETTO TOSSICO DIRETTO
- Ortica
- Crisalidi (processionaria)
- Animali marini (riccio di mare, anemone di mare)
- Punture o morsicate di insetti: api, vespe, pulci, mosche. zanzare, ragni, acari, formiche.
• RILASCIO DI ISTAMINA ( indotto dall'assorbimento di fattori determinanti il rilascio di I. dai mastociti)
- Bacitracina
- polimixina
- Cobalto
- Balsamo del Perù
• ALLERGIA DA CONTATTO DI TIPO IMMEDIATO: necessaria una precedente sensibilizzazione
- Allergeni animali: veleno d'api, peli animali
- Allergeni vegetali: pollini, balsamo del Perù.
- Alimenti: buccia di agrumi, patate, asparagi, cipolle, pesci.
![]()
ESAMI DA RICHIEDERE
IN CASO DI ORTICARIA CRONICA
• Emocromo + formula (eosinofilia, policitemia, leucocitosi)
• C3, C4, CH50, C1inh (angioedema ereditario, consumo di Complemento)
• Immunoglobuline (dim. IgA, comune nell'atopia)
• Protidemia tot. e foresi (gammopatie)
• RIST (atopia) e RAST (allergia da alimenti, velenti di imenotteri, inalanti)
• Prick test (allergia a farmaci e ad alimenti)
• es. funzionalità epatica (gamma-GT, ALT.AST) (epatopatie)
• Ab anti EBV e anti CMV (mononucleosi)
• FT3, FT4, TSH, Ab antitiroidei (tireopatie)
• Esame completo delle urine (microematuria) + urocoltura
• HCVAb (epatite cronica C)
• HBsAg (epatite cronica B)
• Ab anti Helicobacter pylori (o breath test o ricerca nelle feci)
• Es. parassitologico e colturali delle feci (elmintiasi, candidiasi)
• VES
• ANA, ENA, antiDNA (connettiviti)
• Immunocomplessi
• crioglobulinemia
• OPG (foci dentari)
• Rx cranio (foci sinusali)
• Rx torace (linfomi)
• Vis. urologica, spermiocoltura (foci prostatici)
• tampone faringeo (foci tonsillari)
• tampone vaginale (candidiasi)
• Ecotomo addome superiore (foci biliari)
• Sondaggio duodenale (Giardia Lamblia)
![]()
Dieta per orticaria: da assumere per 1 settimana (wash-out); poi introdurre un alimento per volta ogni 2-3 giorni.
RISO, OLIO DI OLIVA EXTRA-VERGINE, CARNE DI TACCHINO, LATTUGA, PERE PELATE, SALE, ZUCCHERO, ACQUA, THE, MELE, PATATE, ZUCCHINI.
![]()